Spalthauttransplantation
Sie benötigen eine Hautverpflanzung? Wir erklären die Unterschiede zwischen Spalthaut, Vollhaut und der neuen SkinDot® Hauttransplantation.
Bei tiefen akuten oder chronischen Wunden resultiert ein Verlust der Dermis. Die Dermis stellt die Verschiebeschicht der Haut dar und hat zahlreiche weitere wichtige Funktionen der Haut.
Die Haut ist ein Organ, das nur im Zusammenspiel von oberer Hautschicht (Epidermis) und darunter liegenden Hautschichten (Dermis) stabil und sensorisch vollständig ist. Die Dermis enthält die wichtigen Hautanhangsgebilde wie Haare, Nagelbett, Nerven, Tast- und Vibrationssinn und ist für das Temperaturempfinden unverzichtbar.
Spalthauttransplantation
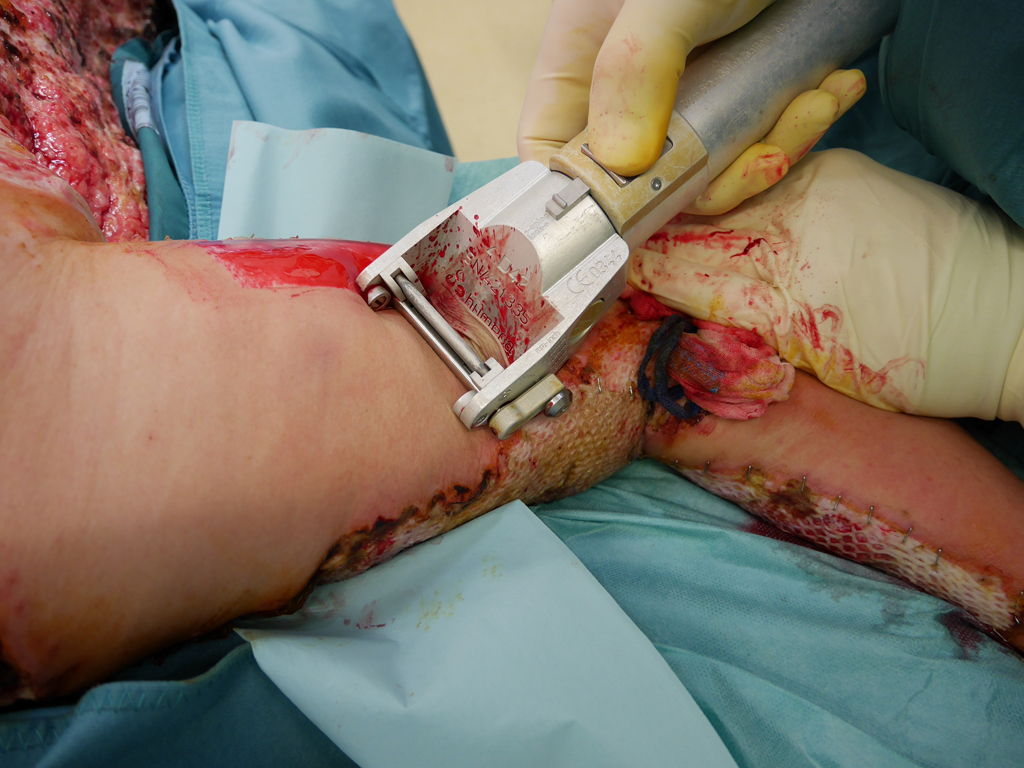
Prinzipiell kann im Rahmen der Hauttransplantation Spalthaut, Vollhaut (SkinDot) oder Kulturhaut transplantiert werden. Bei Vollhaut wird die gesamte Epidermis und Dermis, bei Spalthaut dagegen nur die Epidermis und die oberen Anteile der Dermis transplantiert. Mit einem Druckluft- oder Elektrodermatom wird eine 0,2 mm dicke Hautschicht (Spalthaut) entnommen und auf die Wunde transplantiert. Da aufgrund der Transplantatdicke keine Hautanhangsgebilde transplantiert werden, zeigen mit Spalthautstücken versorgte Wunddefekte kein Haarwachstum. Des Weiteren müssen sie kontinuierlich eingefettet
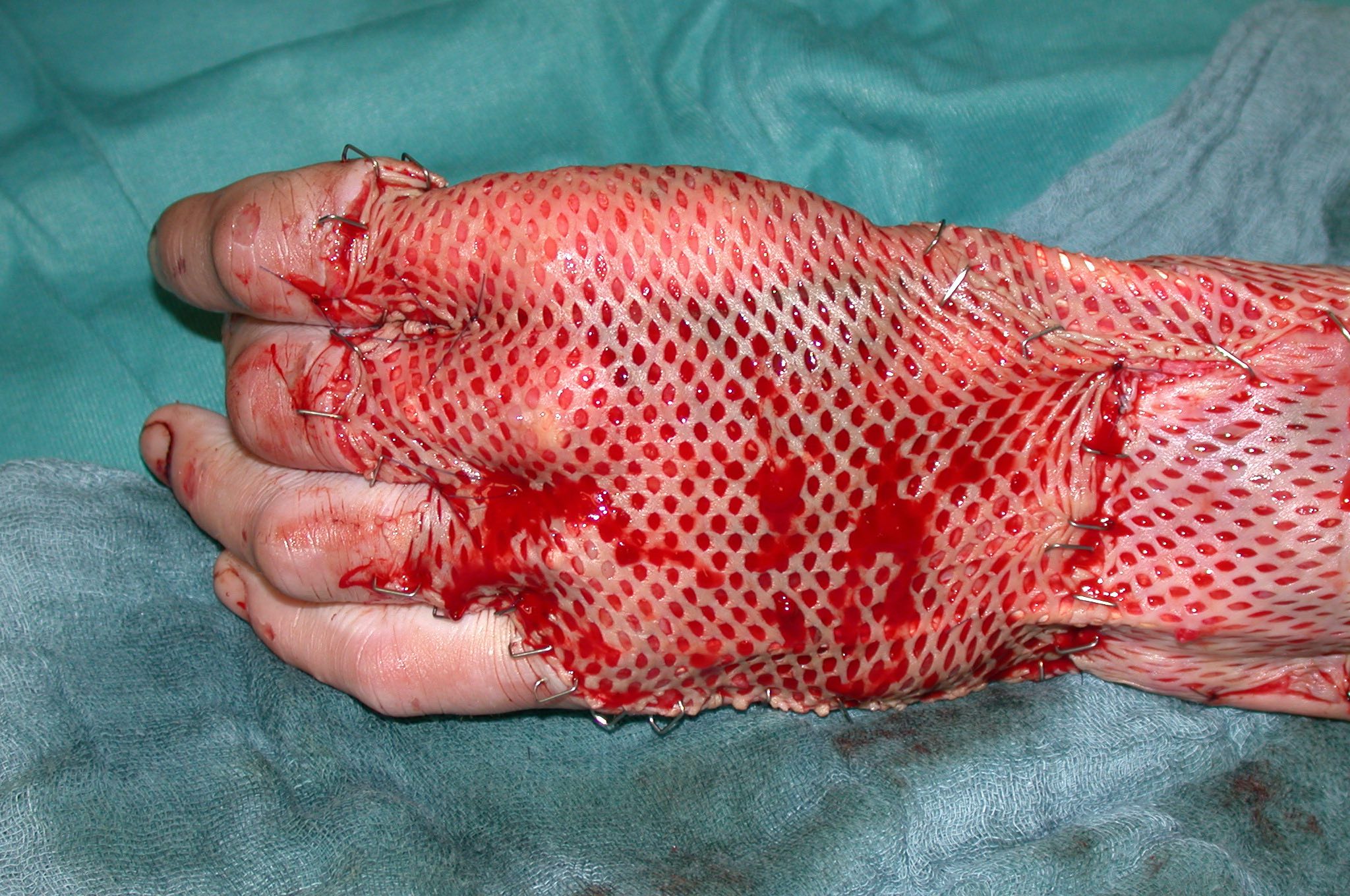
werden, da die Talgdrüsenfunktion ebenfalls fehlt. Das Schmerzempfinden ist stark eingeschränkt,eine Temperaturregulierung über Schweißabgabe nicht möglich. Zur Oberflächenvergrößerung kann in die Spalthaut ein Maschenmuster geschnitten und expandiert werden (Meshgraft). Die Spalthaut nimmt nach dem „Meshen“ (Mesh, englisch = Netz, Masche) das Ausseheneines gitter- bzw. netzartigen Transplantates an. Wird die Spalthaut ungemesht transplantiert, spricht man von einem Sheet-Transplantat (Sheet, englisch = Blatt). Spalthauttransplantate variieren in der Dicke von ungefähr 0,125 bis 0,75 mm (0,005 bis 0,030 inch). In Abhängigkeit von der Menge der enthaltenen Dermis werden sie als dünnes (0,125 bis 0,3 mm = 0,005 bis 0,012 inch), mittleres (0,3 bis 0,45 mm = 0,012 bis 0,018 inch) oder dickes (0,45 – 0,75 =0,018 bis 0,030 inch) Spalthauttransplantat klassifiziert.
Meshgraft
Die Spalthauttransplantation mittels Meshgraft Technik ist die am häufigsten angewendete Hauttransplantationstechnik. Dabei kann das Hauttransplantat im Verhältnis 1:1, 1:1,5, 1:3 und 1:6 vergrößert werden. Je limitierter das Spenderareal ist, umso größer muss die Expansion sein, um alle Wundflächen decken zu können. Eine operative Möglichkeit, das Problem des limitierten Spenderareals zu umgehen, ist daher die Expansion der Spalthaut. Bei der sogenannten Technik nach Alexander wird die weit expandierte Spalthaut mit Fremdhaut kombiniert. So sind Expansionsraten der gemeshten Spalthaut bis 1:9 möglich, wenn auch selten durchgeführt.
Eine alternative Technik, die Spalthaut zu expandieren, ist die Methode nach Meek (siehe unten). Die Meekgraft Technik ist eine bei großen Expansionsraten der Spalthaut sicher anzuwendende Methode. Sie ist wegen der einfacheren Transplantation und geringeren Fragilität gegenüber den großmaschigen Meshtransplantaten weltweit in vielen Verbrennungszentren etabliert und wird der weit expandierten Meshgraft Hauttransplantation oftmals vorgezogen. Raff et al. konnten zudem nachweisen, dass bei der Verwendung der Meek Technik bis zu einer verbrannten Körperoberfläche von 75 % die verbleibende nicht verbrannte Haut als Spenderareal ausreicht und nur einmal entnommen werden muss, um eine zusätzliche Anwendung von Kulturhaut zu umgehen.
Je größer die Maschen und der korrespondierende Gitter- bzw. Netzabstand bzw. die Expansion ist, umso länger dauert die Reepithelisierung der transplantierten Wunde. Die Reepithelisierung erfolgt ausgehend von den Rändern der transplantierten Spalthaut, wobei die Keratinozyten in die Hautlücken konfluieren. Die Lücken im gemeshten Transplantat ermöglichen das Ablaufen des Wundsekretes, womit der Gefahr einer Serom- oder Hämatombildung unter dem Hauttransplantat vorgebeugt wird. Konsequente Ruhigstellung und Immobilisation der transplantierten Areale zur Vermeidung von Scherkräften sind für die sichere Einheilung der Hauttransplantate Voraussetzung. Scherkräfte verhindern das Einsprossen der Kapillaren in die transplantierte Haut, die ohne eigene Blutversorgung über Diffusionsvorgänge aus der Wunde nur ca. 3-5 Tage überleben kann. Die Vermeidung von Scherkräften kann durch einen Überknüpfverband oder durch Anwendung einer Unterdrucktherapie über dem Transplantat erreicht werden.
Der Nachteil des Meshgraft Transplantats ist, dass oft ein kosmetisch und funktionell ungünstiges Ergebnis erzielt wird, da die Mesh Textur dauerhaft sichtbar bleibt. Zuviel entnommene Spalthaut kann bei 4°C im Kühlschrank in eine mit NaCL befeuchtete, sterile Kompresse gewickelt, in einem sterilen Behältnis aufbewahrt und noch 7-10 Tage später transplantiert werden. Ein mögliches, mitunter vergessenes Spenderareal ist daher die Haut von amputierten Extremitäten, die zeitversetzt zur Defektdeckung genutzt werden kann.
| Meshgraft | Vorteil | Nachteil |
|---|---|---|
| Hautqualität des Transplantates | Schlecht, da keine Hautanhangsgebilde im Transplantat, keine Stammzellen vorhanden, keine dermale Verschiebeschicht | |
| Einheilung des Transplantates | Da dünnes Transplantat schnelle Einheilungsdauer | |
| Narbenbildung | Gitter bzw. Netzstruktur sichtbar | |
| Spenderareal | Großflächige Abnahme an den Oberschenkeln und am Rücken möglich, jedoch ggf. Textur- und Pigmentveränderungen am Spenderareal | |
| OP-Zeit | Erst Abnahme der Spalthaut und anschließend Transplantation, ggf. parallel durch zwei OP Teams |
Sheetgraft
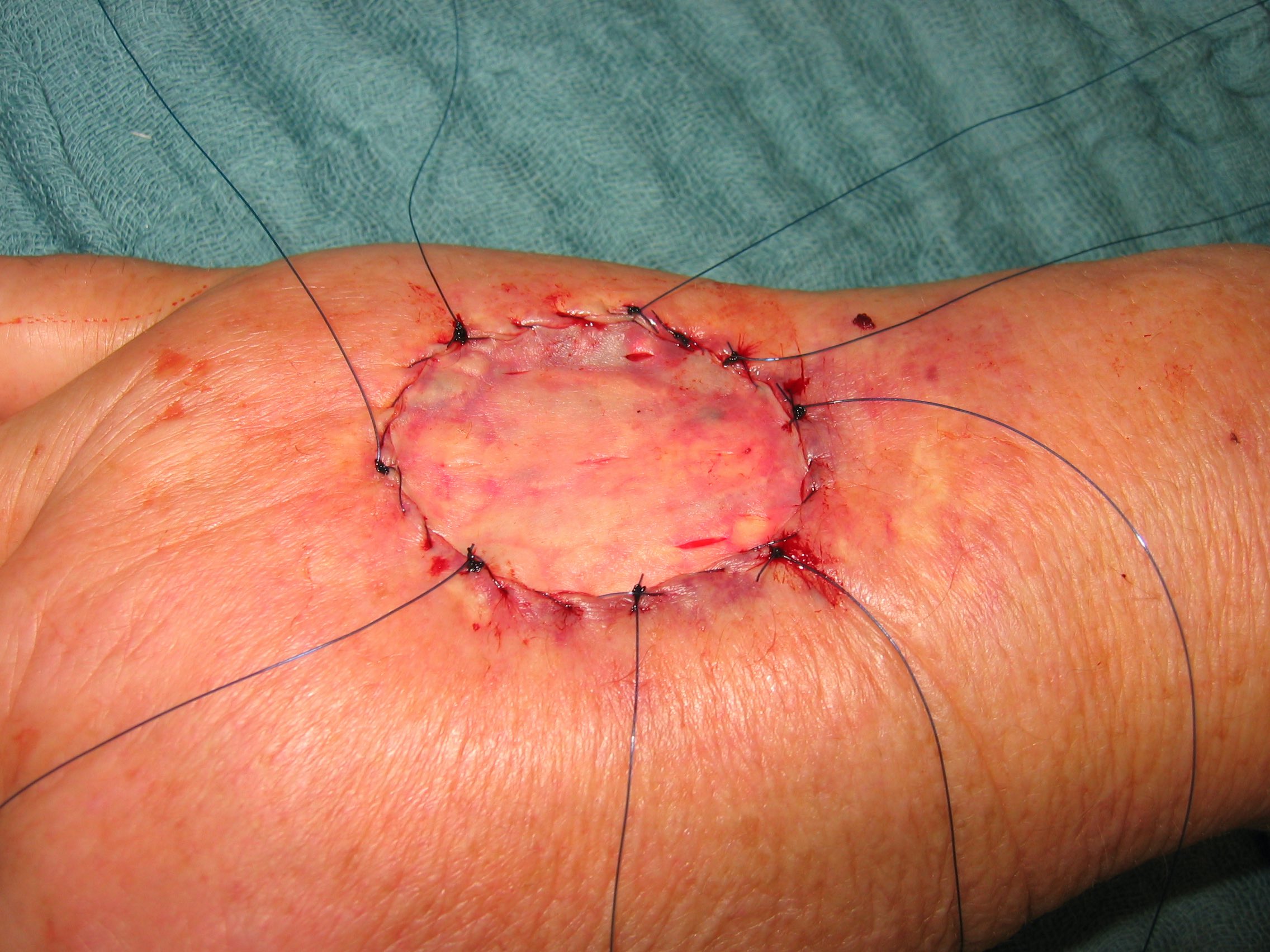
Stehen genügend Spenderareale zur Verfügung, kann die entnommene Spalthaut ohne Expansion zur Hauttransplantation verwendet werden. Das Größenverhältnis beträgt dabei 1:1, das Transplantat wird als Sheetgraft bezeichnet. Sheetgraft Transplantate sind kosmetisch günstig, da sich bei diesen Transplantaten postoperativ ein glattes Hautrelief darstellt und typische Texturmuster, die nach allen Größenexpansionsmethoden (Meshgaft, Meekgraft) auftreten, ausbleiben. Aufgrund des oftmals limitierten Spenderareale werden sie häufig für kleinere kosmetisch exponierte Stellen verwendet, beim schwerbrandverletzten Patienten werden sie für die Hauttransplantation des Gesichts, Genitale und der Hände vorbehalten. Zu beachten ist dabei die allen, auch ungemeshten Spalthauttransplantaten innewohnende Kontrakturttendenz in Abhängigkeit von der Entnahmedicke, die das initial oft ausgezeichnete kosmetische Ergebnis deutlich reduzieren kann. Bei Transplantationen im Gesichtsbereich sollte sich die Platzierung der Transplantate an den ästhetischen Zonen des Gesichtes orientieren. Der Gefahr einer Flüssigkeitsretention unterhalb des Sheet-Transplantats mit einem
drohenden Transplantatverlustes kann durch Skarifizieren begegnet werden. Dabei wird das Seetgraft mit dem Skalpell gestichelt, da eine Flüssigkeitsansammlung unter dem Transplantat ein Einsprossen der Kapillaren verhindert. Alternativ kann das Sheetgraft Transplantat im Verhältnis 1:1 gemesht, aber nicht oder nur minimal expandiert werden. Allerdings ist wird das Sheetgraft Transplantat nach dem Meshen im Verhältnis 1:1 bei strenger Klassifikation zu einem Meshgraft Transplantat. Sheetgrafts haben im Vergleich zu Meshgrafts die geringere Schrumpfungstendenz und produzieren die ästhetisch besseren Ergebnisse. Während die meisten Autoren Meshgraft Transplantate im Gesicht als kontraindiziert erachten, gibt es Publikationen zur kosmetisch einwandfreien Transplantation von minimal
expandierten Meshgraft Transplantaten an der Stirn.Die Fixation des Sheetgraft-Transplantats erfolgt wahlweise durch Klammern, Naht oder Fibrinkleber, wobei es Kombinationen aller drei Fixationstechniken gibt. Die Fixationstechnik hat auf das postoperative Ergebnis keine Auswirkung. Auswirkungen auf den Transplantaterfolg hat dagegen ein Überknüpf- oder Unterdruckverband. Beim Überknüpfverband werden an den Wundrändern gegenüberliegende Fäden von etwa 10 – 15 cm Länge angebracht. Ein entsprechend der Wundgröße zugeschnittenes Schaumstoffpolster wird auf die über dem Transplantat liegende dünne Schicht Fettgaze aufgebracht und dann durch Knüpfen der Fadenenden auf dem Polster unter Kompression fixiert.
| Sheetgraft | Vorteil | Nachteil |
|---|---|---|
| Hautqualität des Transplantates | Schlecht, da keine Hautanhangsgebilde im Transplantat, keine Stammzellen vorhanden, keine dermale Verschiebeschicht | |
| Einheilung des Transplantates | Da dünnes Transplantat schnelle Einheilungsdauer | |
| Narbenbildung | Anfänglich gut, später vor allem an den Rändern oftmals hypertrophe Narbenbildung, kein Hautanhagnsgebilde vorhanden | |
| Spenderareal | Großflächige Abnahme an den Oberschenkeln und am Rücken möglich, jedoch ggf. Textur- und Pigmentveränderungen am Spenderareal | |
| OP-Zeit | Erst Abnahme der Spalthaut und anschließend Transplantation, ggf. parallel durch zwei OP Teams |
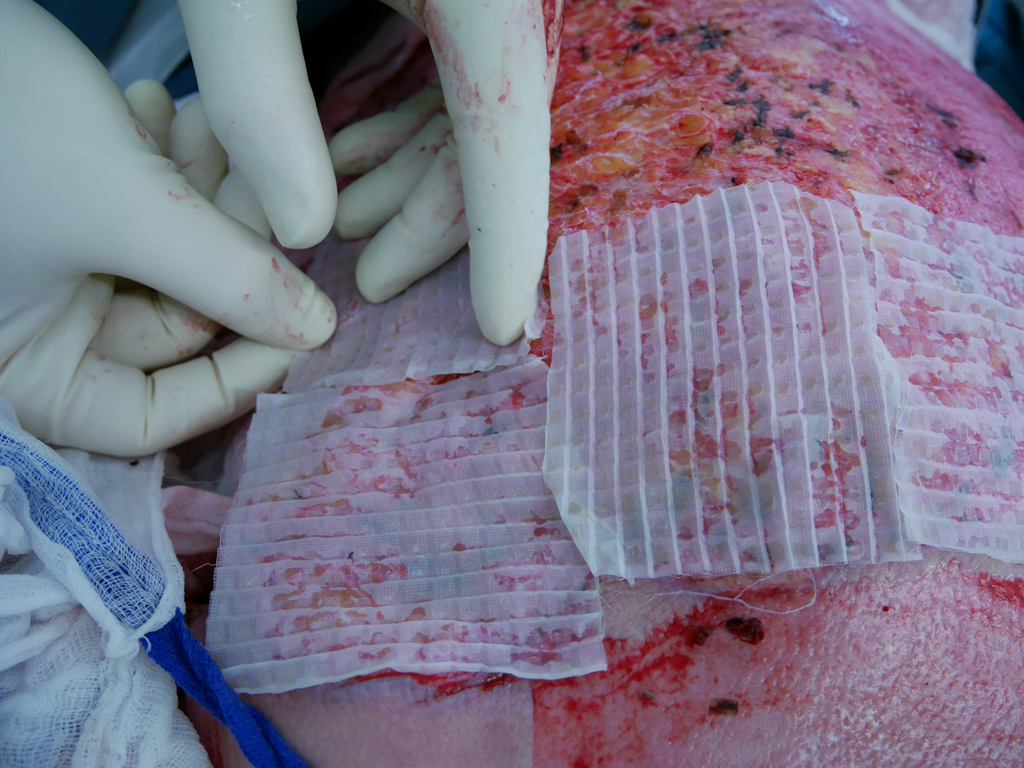
Meektechnik
Eine operative Möglichkeit, das Problem des limitierten Spenderareals zu umgehen, ist die größere Expansion der Spalthaut. Bei der sogenannten Alexandertechnik wird die expandierte Spalthaut mit Fremdhaut kombiniert. So sind Expansionsraten der gemeshten Spalthaut bis 1:9 möglich, wenn auch selten durchgeführt. Eine alternative Technik, die Spalthaut zu expandieren, ist die Methode nach Meek. Diese bei großen Expansionsraten der Spalthaut sicher anzuwendende Methode ist wegen der einfacheren Transplantation und geringeren Fragilität gegenüber den großmaschigen Meshgraft- Transplantaten weltweit in vielen Verbrennungszentren etabliert und wird die Meek Transplantationstechnik bei sehr großflächigen Verbrennungen der Meshgraft
Technik vorgezogen. Raff et al. konnten zudem nachweisen, dass bis zu einer verbrannten Körperoberfläche von 75% die verbleibende nicht verbrannte Haut als Spenderareal ausreicht und nur einmal benutzt werden muss, um eine zusätzliche Anwendung von Kulturhaut zu umgehen. Cicero Parker Meek (1914 – 1979) arbeitete als Allgemeinchirurg am Aiken County Hospital in South Carolina, USA, dessen besonderes Interesse der Behandlung schwerbrandverletzter Patienten galt. In seinem im Jahr 1958 im American Journal of Surgery publizierten Artikel „Successful Microdermagrafting using the
Meek-Wall Microdermatome“ beschreibt er erstmals eine gerätebasierte Methode zur Herstellung „briefmarkenartiger“ kleiner Hauttransplantate. Seine grundlegende Überlegung war, dass die Keratinozyten transplantierter Hautinseln vom Transplantatrand in die Peripherie konfluieren. Daraus folgerte er, dass die Wundheilung transplantierter Areale umso schneller sein müsse, je länger die Ränder der Transplantate seien. Mittels einer mathematischen Annäherungsweise stellte er das Prinzip dar, dass die Summe der Ränder der quadratischen Transplantate umso größer wird, je kleiner die transplantierten Quadrate sind. Aus dieser Überlegung konstruierte er das in dem genannten Artikel erstmals vorgestellte Meek-Wall Gerät zur Mikrografttransplantation. Das in dem Originalartikel aus dem Jahr 1958 erstmals vorgestellte Gerät verfügte bereits über die 13 Schneidemesser, die von einem Elektromotor angetrieben wurden. Zudem wird das Korkplättchen als Träger des Transplantates beschrieben und die Funktionsweise des Gerätes. Anfänglich tränkte Meek die kleinen (1/16 Inch = 4 mm) Hautinseln in Plasma und trug sie dann per Hand auf Fallschirmseide auf, die er direkt auf das Wundbett transplantierte. Im Februar 1963 meldete er zusammen mit S.P. Wall, dem Ingenieur, mit dem er das Gerät zusammen konstruiert hatte, das Meek- Wall Dermatom beim United States Patent Office als „Microdermatome“ an. Im Jahr 1965 publizierte Meek einen zweiten Artikel, in dem er über seine Erfahrungen mit der neuen Technik berichtete und die einzelnen Schritte der Meek-Transplantation erstmals detailliert beschreibt. Die Methode nach Meek geriet nach Einführung der Meshgraft-Technik im Jahr 1964 jedoch international in Vergessenheit, da die trägerlosen, gitterförmigen Mesh-Transplantate schneller und deutlich einfacher hergestellt werden konnten und sich damit zunächst durchsetzten. Chinesische Erfahrungen, Spalthaut inselförmig zu transplantieren, wurden international nicht publiziert. Erst Anfang der 90er Jahre wurde die Meek-Technik durch holländische Chirurgen des Red Cross Hospital in Beverwijk wieder aufgegriffen und technisch verbessert. Ein speziell für die Haftung der Spalthaut auf den Korkplättchen entwickelter Sprühkleber und neue Nylonplissees wurden eingeführt. Die klinischen Ergebnisse dieser modifizierten Meek-Technik wurden erstmals von Kreis et al. im Jahr 1993 publiziert. In dem Artikel empfehlen die
Autoren erstmals eine Kombination aus Meek und Allograft (Fremdhaut) bei hohen Expansionsraten. Eine Woche nach der Meek Transplantation werden die Nylonplissees vorsichtig abgezogen und über die adhärenten nicht konfluierten Inseln Fremdhaut transplantiert. In einem weiteren Artikel von Kreis et al. über die Meek-Technik aus dem Jahr 1994 vergleichen die Autoren in einem in vitro Versuch die Expansionsraten von Mesh und Meek Transplantaten und kommen zu dem Schluss, dass eine Expansion von 1:6 mittels Mesh Technik einer Expansion von 1:4 mittels Meek Technik entspricht. Eine weitere Modifikation wurde von Raff et al. im Jahr 1996 publiziert. Die Autoren konstatieren, dass bei Expansionsraten bis 1:6 auf eine zusätzliche Transplantation von Fremdhaut verzichtet werden kann. Im Jahr 1997 wurden auf Vorschlag des Chirurgen Robert Kreis erstmals Plissees mit einer Expansionsrate von 1:3 hergestellt. Die letzte Modifikation erfolgte im Jahr 2001 durch Dr. Abdul Reda Lari aus dem Al Babtain Burn Center in Kuweit City. Er hatte die Idee, den pneumatischen Motor (der die 13 Klingen antreibt) durch eine Handkurbel zu ersetzen, da in vielen Ländern keine Pressluft vorhanden ist und das Gerät so für Schwellen- und Entwicklungsländer günstiger wird. Durch die Meek-Technik ist eine definitive Wundversorgung durch Spalthauttransplantation bis zu einer verbrannten Körperoberfläche von 75% ohne zusätzliche Transplantation von Kulturhaut möglich [3,9]. Die operative Versorgung kann aufgrund des intraoperativen Blutverlustes bei großflächigen Verbrennungen in mehreren Schritten notwendig sein. Je nach Konstitution und intensivmedizinischer Vorbereitung (Auftransfusion) des Patienten ist eine Deckung von bis zu 25% VKOF bei gleichzeitig erfolgter Nekrosektomie in einer operativen Sitzung möglich. Höhere Deckungsraten können erzielt werden, wenn der Patient bereits nekrosektomiert, die Wunden entsprechend debridiert und durch eine temporäre Wundversorgung konditioniert wurden. Bei einem komplikationslosen Verlauf haften die Inseln spätestens sieben Tage nach Transplantation fest auf dem Wundbett. Die komplette Reepithelisierung der Lücken zwischen den transplantierten Inseln wird bei Expansionsraten bis 1:3 innerhalb von zwei Wochen erreicht. Kreiss et al. berichten von einer Reepithelisierungsdauer von fünf Wochen bei einer Expansion von 1:9 in Kombination mit Fremdhaut.
| Meekgraft | Vorteil | Nachteil |
|---|---|---|
| Hautqualität des Transplantates | Schlecht, da keine Hautanhangsgebilde im Transplantat, keine Stammzellen vorhanden, keine dermale Verschiebeschicht | |
| Einheilung des Transplantates | Da dünnes Transplantat schnelle Einheilungsdauer | |
| Narbenbildung | Inselstruktur sichtbar | |
| Spenderareal | Kleinflächige Abnahme an allen verbleibenden gesunden Hautflächen möglich | |
| OP-Zeit | Komplizierte Technik, lange Herstellungszeit der Transplantate notwendig |
Wollen Sie das SkinDot Verfahren Ihren Patienten anbieten? Kontaktieren Sie uns.
Wir unterstützen Sie kollegialiter durch eine gemeinsame OP-Planung und OP-Durchführung.
Wir freuen uns auf Ihre Nachricht!