Vollhautersatz SkinDot
SkinDot eröffnet einen neuen, innovativen therapeutischen Ansatz zur Wundversorgung von IIb° - III° Verbrennungswunden, akuten vollschichtigen Defektwunden, chronischen Wunden sowie in der operativen Narbenkorrektur und Amputationsstumpf Versorgung.
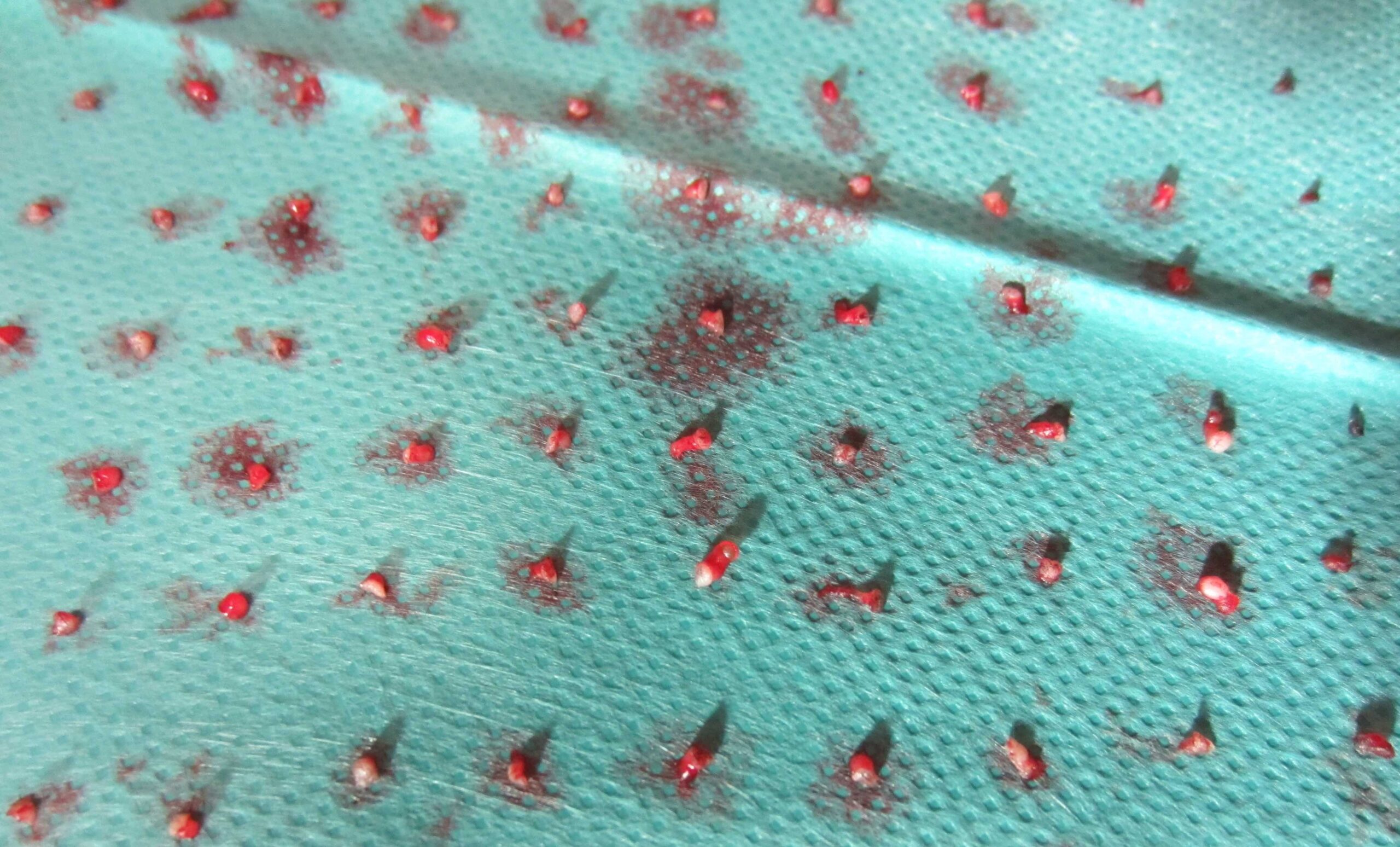
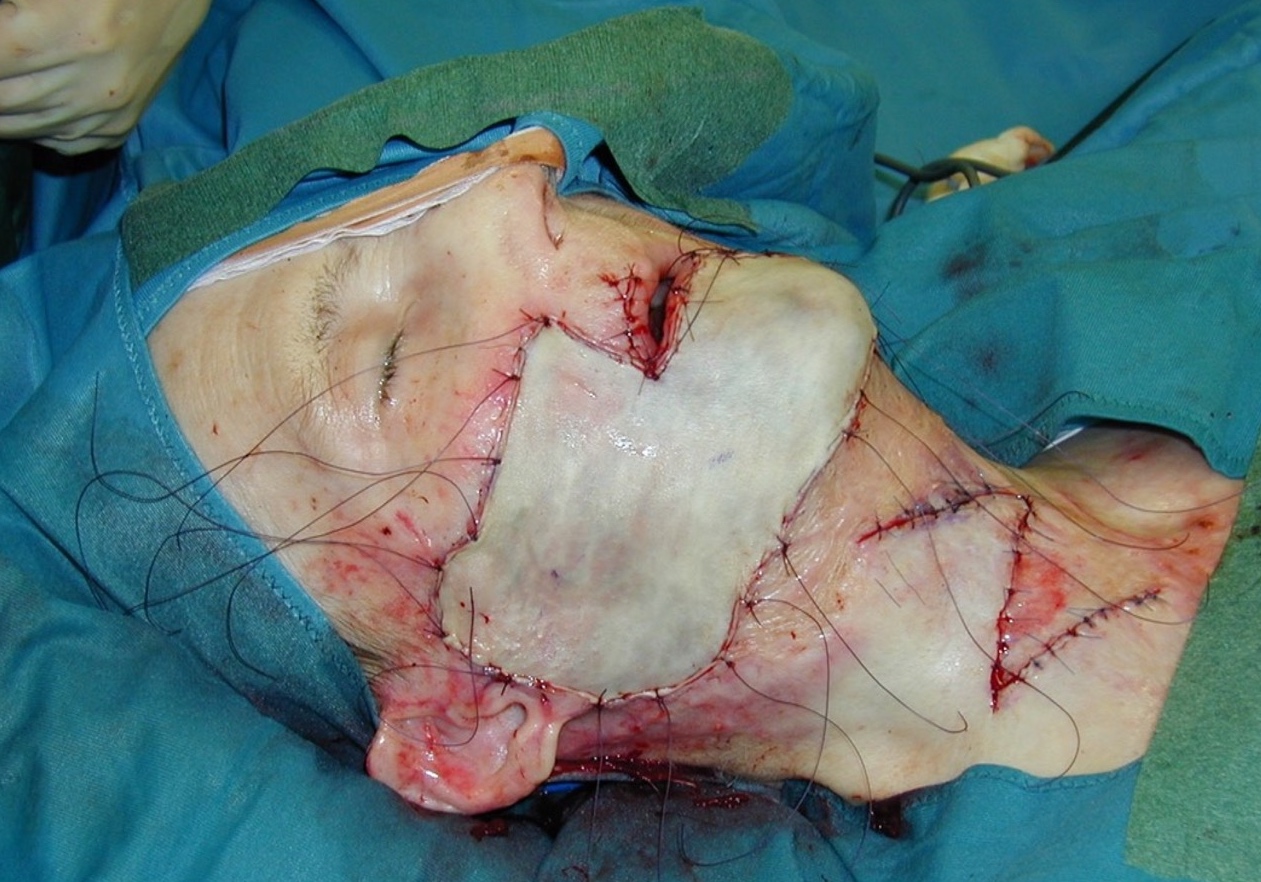
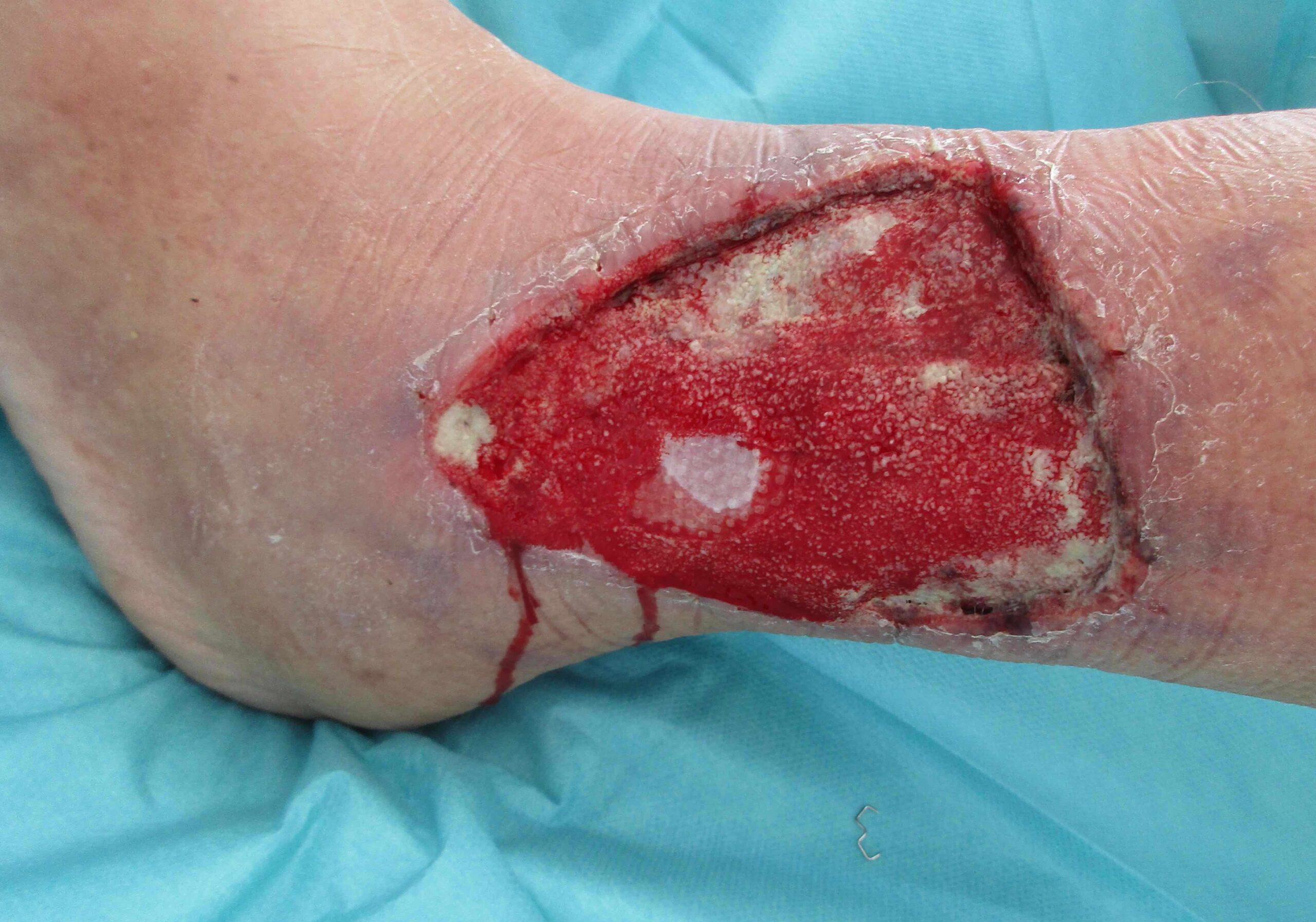
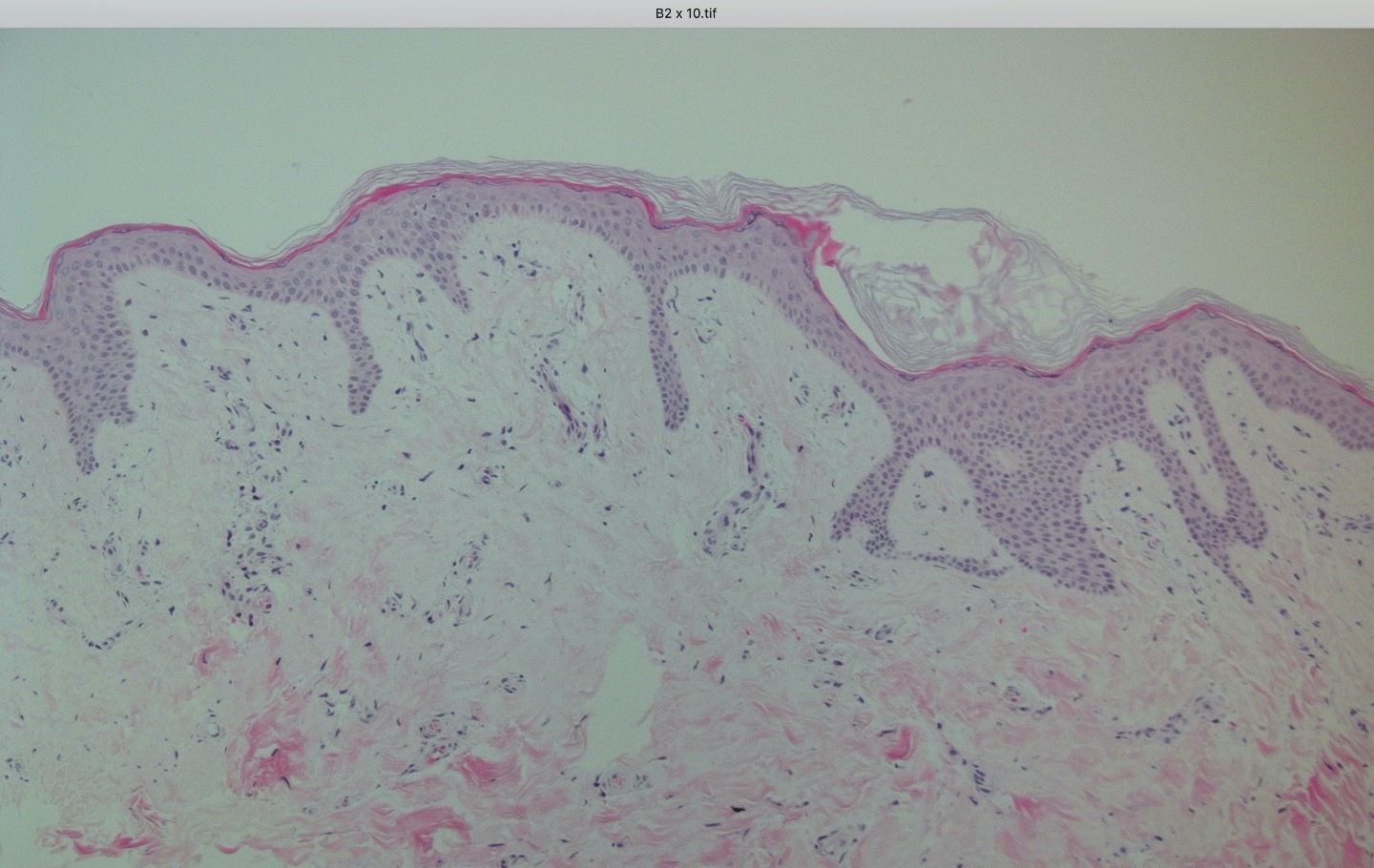
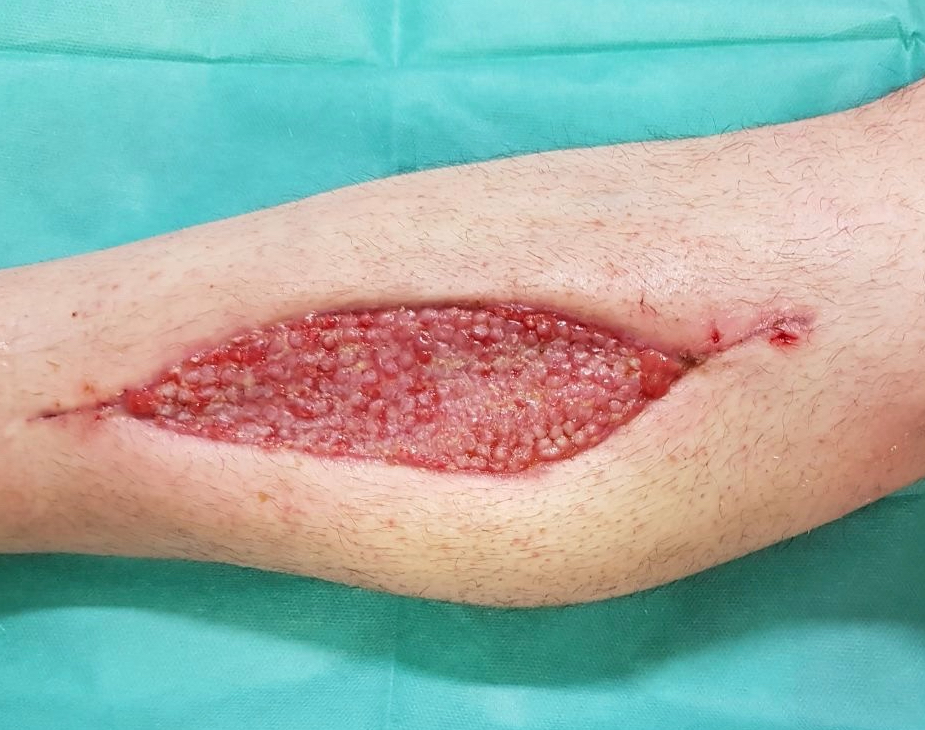
Dabei werden 1-3 mm große Vollhautinseln entnommen, in eineKollagen Matrix implementiert und die Matrix mit den Inseln in das Wundbett transplantiert. Es resultiert ein stabiler, belastbarer und vollschichtiger autologer Vollhautersatz.
Der beste Hautersatz ist unser Ziel
Nichts ist besser als das Original. Ein Vollhautdefekt lässt sich am besten durch autologe Vollhaut ersetzen. Durch unsere jahrelange Expertise in der Verbrennungschirurgie und in der operativen Versorgung von Problemwunden haben wir das neue Hautersatz Operationsverfahren SkinDot entwickelt, bei dem 1-3 mm große Vollhautinseln mittels KollagenHyaluronsäure Matrix in die Wundfläche transplantiert werden. Durch den geringen 1-2 mm großen Abstand zwischen den transplantierten Hautinseln konfluieren alle epidermalen und dermalen Hautschichten, so das ein nahezu identischer Hautersatz resultiert. Nach über 10 Jahren intensiver Vorarbeiten und Publikationen innerhalb des Forschungsverbunds zwischen der Medizinischen Universität zu Lübeck, der Technischen Hochschule Lübeck und dem Unfallkrankenhaus Berlin bieten wir das SkinDot Verfahren weltweit erstmals für Ihre Patienten an.
Was ist SkinDot?
Die epidermale Hauttransplantation ist das operative Standardverfahren im Rahmen der akuten und chronischen Wundversorgung sowie der Verbrennungschirurgie, führt jedoch nicht zu einem Ersatz einer dermalen Vollhautschicht. Dermale Hautschichten sind als Verschiebeschicht und Träger der Hautanhangsgebilde und somit für die
Qualität der transplantierten Haut unverzichtbar: „Epidermis is Life, Dermis is Quality of Life“. Diese Aussage von Michel Rives aus dem Jahr 1994 ist noch heute unumstritten.
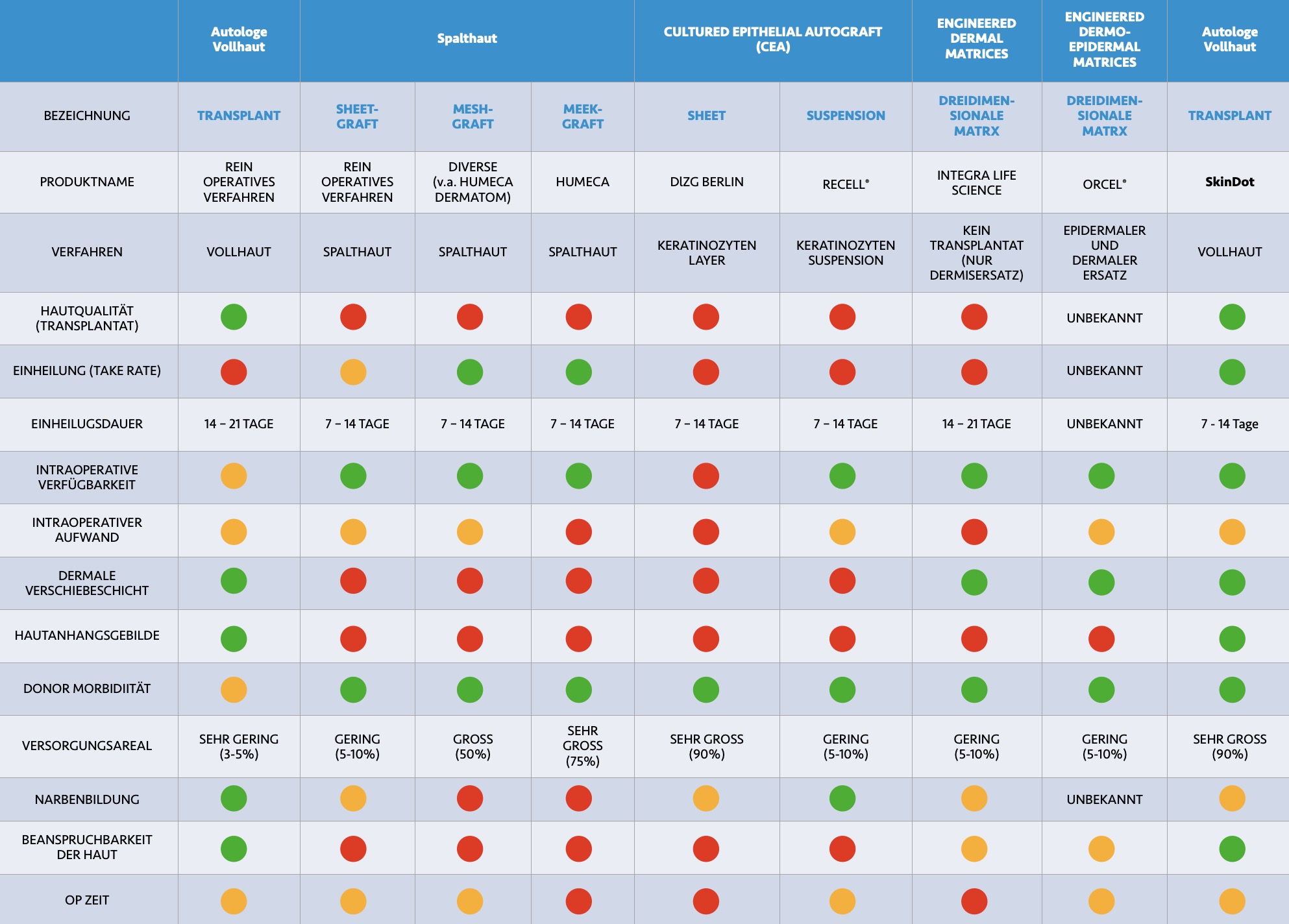
Ein Hautersatz aus Vollhaut kann aufgrund des limitierten Spenderareals jedoch nicht großflächig transplantiert werden, d. h. maximal 2-3 % der Körperoberfläche kann bisher durch Vollhaut gedeckt werden. Kulturhautverfahren, die auf gezüchteten Hautzellen im Labor beruhen, konnten derzeit noch nicht für einen verfügbaren Vollhautersatz entwickelt werden. Mit SkinDot® ein neuer Vollhautersatz zur Verfügung, das eine sofortige autologe, intraoperative Wundversorgung ermöglicht und zu einem großflächigen Vollhautäquivalent führt.
SkinDot Vorteile
Derzeitige Transplantationsverfahren:
- Kein Vollhautersatz bei großflächigen Transplantationen möglich. Zum Einsatz kommen fast ausschließlich epidermale, dünne Spalthaut-Transplantate ohne Hautanhangsgebilde.
- Begrenztes Vollhaut Spenderareal. Nur 2-3 % der Körperoberfläche kann mit Vollhaut transplantiert werden.
- Deutliche Stigmatisierung durch Narbenbildung bei herkömmlichen Transplantationsverfahren.
- Die große Hoffnung in die Kultivierung von Keratinoyten und Fibroblasten im Labor konnte nicht realisiert werden.
Das von SkinDot® entwickelte neue Verfahren:
- SkinDot® ermöglicht die Transplantation eines hochwertigen autologen Vollhautäquivalents, welches der Qualität der Vollhaut entspricht und alle Hautanhangsgebilde einschließlich multipotenter Stammzellen enthält.
- Sofortige und unbegrenzte intraoperative Verfügbarkeit (ohne Zellzüchtung).
- Die Vollhaut-Abnahme ist ubiquitär am Körper möglich. Sofortiger Wundverschluss (einzeitiges OP-Verfahren).
- Geringe Spendermorbidität mit kosmetisch günstigen Ergebnissen-, fast narbenfreie Entnahme ubiquitär möglich.
- Hohe Beanspruchbarkeit durch dermale Verschiebeschicht der SkinDot Transplantate.
Innovation SkinDot Hautersatz
Die neue, innovative SkinDot Transplantation, bei der dermale Schichten bzw. Vollhaut transplantiert werden bestand darin, die Methoden nach Reverdin und Davis weiter zu miniaturisieren. Inspiriert von der Transplantationsmethode des Franzosen Jaques-Louis Reverdin aus dem Jahr 1869 beschreibt JS Davis im Jahr 1905 eine
neue Vollhauttransplantationsmethode namens „The small Deep Graft“. Davis transplantierte erfolgreich 2-5 mm große Hautinseln einzeln auf die Defektwunde.Die Hautinseln wurden mittels Kanülen gewonnen, entsprechend zeitaufwendig war seine Vollhaut Transplantationsmethode. Aufgrund der fehlenden technischen Möglichkeiten Anfang des 21. Jahrhunderts, diese Technik durch geeignete Instrumente wesentlich zu beschleunigen, wählt Davis einen Abstand von bis zu 0,75 cm zwischen den einzelnen transplantierten Vollhautinseln. Dadurch resultierte ein Pflastersteinrelief als kosmetisch ungünstiges Transplantationsergebnis.
Die Arbeiten von Reverdin und Davis im Hintergrund ist die universitäre Ausgründung SkinDot entstanden. An der medizinischen Universität zu Lübeck wurden verschiedene chiruirgische Devices entwickelt, die die Transplantation von 1-3 mm großen Vollhautinseln perfektionieren.
Fehlender Dermisersatz
Aufgrund des limitierten Vollhaut Spenderareals stellt die Spalthauttransplantation in der Therapie großflächig verbrannter Patienten nach wie vor die state-of-the-art Methode dar. Maximal 2-3 Prozent der Körperoberfläche können mit autologer Vollhaut transplantiert werden, größere Flächen nur nach aufwendiger und langwieriger operativer Vorbehandlung mittels Expandern.
Die Spalthauttransplantation führt jedoch nicht zum Ersatz einer dermalen Haut-bzw. Verschiebeschicht.Der Einsatz allogener und alloplastischer dermaler Ersatzmatrices hat die Qualität der transplantierten Spalthaut in den letzten Jahren zwar verbessert, bleibt aber aufgrund der zweizeitigen notwendigen operativen Anwendung aufwendig. Zudem resultiert oft bei einer dermalen Ersatzmatrix nicht nur eine ausreichende Dermisdicke, sie ist auch sehr infektanfällig.