SkinDot Indikationen
Etablierte und gängige epidermale Transplantationsverfahren im Rahmen Wundversorgung tiefer Vollhautwunden und der Verbrennungschirurgie
führen nicht zu einem Ersatz dermaler Hautschichten. Als Verschiebeschicht
und Träger der Hautanhangsgebilde wie Haare, Schweiß- und Talgdrüsen sowie
Nervenrezeptoren für Druck, Vibration- und Temperaturempfinden und
somit für die Qualität und Funktion der transplantierten Haut sind dermale
Hautschichten jedoch unverzichtbar. Vollhauttransplantate können aufgrund
des limitierten Spenderareals bisher nicht großflächig transplantiert werden.
Für welche Indikationen sich SkinDot eignet, lesen Sie hier auf dieser Seite.
Indikation IIb° – III° Verbrennung
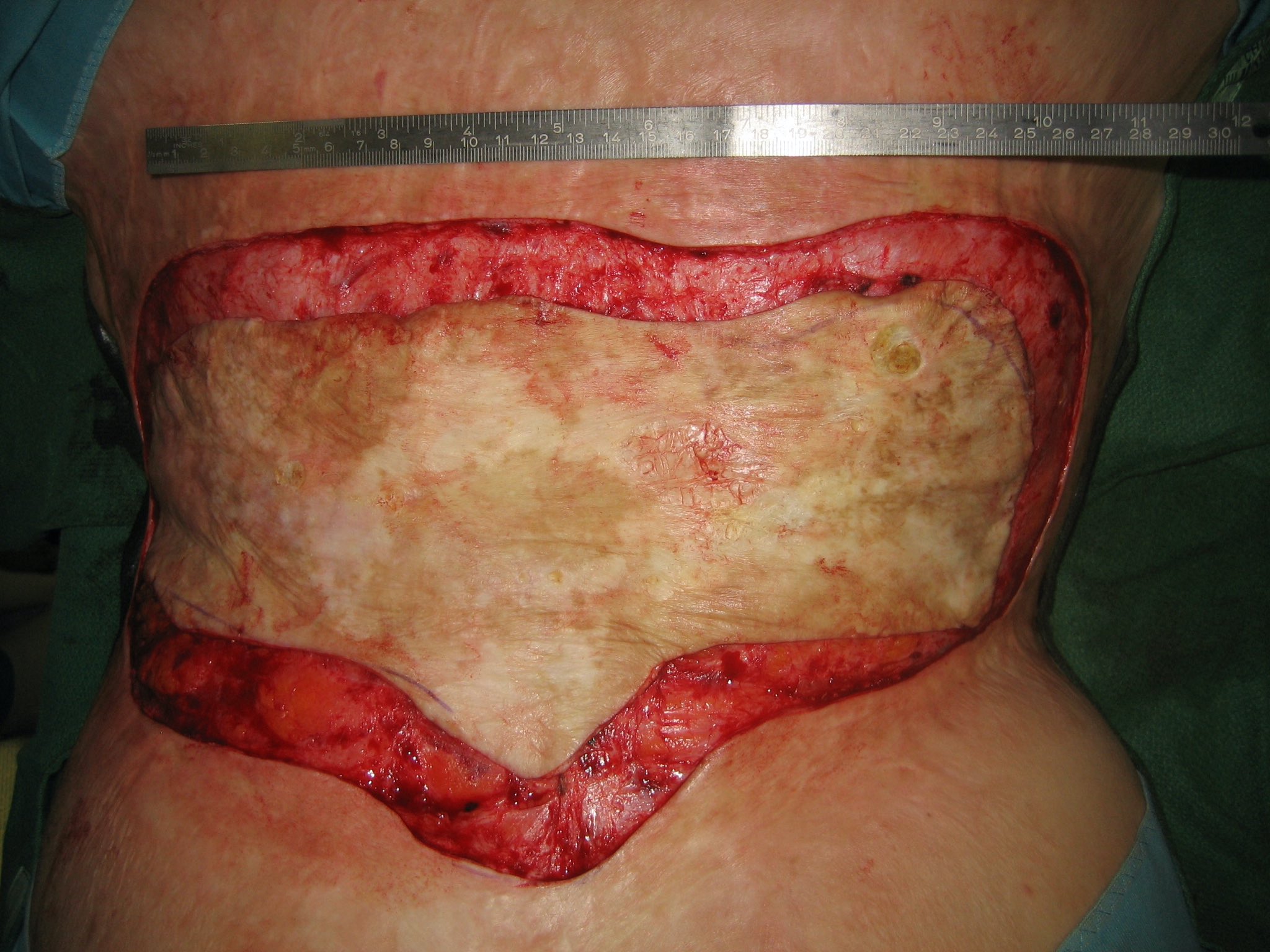
Während IIa° thermische Läsionen aufgrund der in der Dermis und subkutan erhaltener pluripotenten Stammzellen durch Transmission in Keratinozyten spontan heilen, müssen IIb° – III° Verbrennungen und Verfrühungen operativ versorgt werden. So führte Jack-Louis Reverdin bereits 1872 die erste autologe Hauttransplantation durch. Dabei verwendete er ca. 1-2 cm² große konkave Hauttransplantate, die partiell dermale Anteile besaßen. Wegweisende Arbeiten
zur Vollhautinsel Transplantationen finden sich bei JS Davis, der Anfang des Jahrhunderts bereits 2-3 mm große Vollhautinseln in Wunden mit kompletten Hautverlust transplantierte.Die gängige, etablierte Vollhauttransplantation besteht in der heutigen
klinischen Routine darin, dass Vollhautstücke als Ganzes aus den Leisten oder
bei Hautüberschuß am Gesäß oder Oberarmen entnommen wird.Vollhaut wird hauptsächlich an mechanisch beanspruchten Regionen wie Handinnenflächen und Fußsohlen benötigt. Autologe Vollhaut wird in der chirurgischen Akutversorgung ansonsten selten bei kleinen, drittgradig verbrannten Hautdefekten transplantiert und findet hauptsächlich in der
Rekonstruktionsbehandlung der Verbrennungsfolgen z.B bei Narbenkontrakturen oder der Versorgung am Amputationsstumpf AnwendungDer Hauptnachteil der autolgen Vollhauttransplantation ist das limitierte Spenderareal und die bisher aufwendige Entnahme. Die Vorteile der Wundversorgung mit Vollhaut Transplantaten sind primär die hohe Belastbarkeit durch die transplantierten dermalen Anteile. Darüber hinaus hat das Vollhauttransplantat nur eine geringe Kontrakturneigung. Es resultiert ein stabiler, sehr belastbarer Hautersatz mit einer dermalen Verschiebeschicht. Vollhaut eignet sich daher besonders für Dekubiti hronische Wunden und Amputationsstupf Versorgung.
Zudem sind gegenüber der Therapie mit dünnen Spalthauttransplantation keine Folgeoperationen notwendig. Das Problem der limitierten Verfügbarkeit der Vollhaut-Transplantate löst SkinDot. Mit der neuen, innovativen SkinDot Vollhaut Transplantationstechnik steht erstmals ein Operationsverfahren zur Verfügung, bei dem ubiquität vom ganzen Körper Vollhaut entnommen werden kann, indem 1 – 3 mm große Vollhautinseln entnommen und transplantiert werden. Damit steht ein großflächiges Vollhautäquivalent in der Akutversorgurgung zur Verfügung.g tiefer IIB- III gradigthermischer Läsionen zur Verfügung.
Indikation akute Wunden
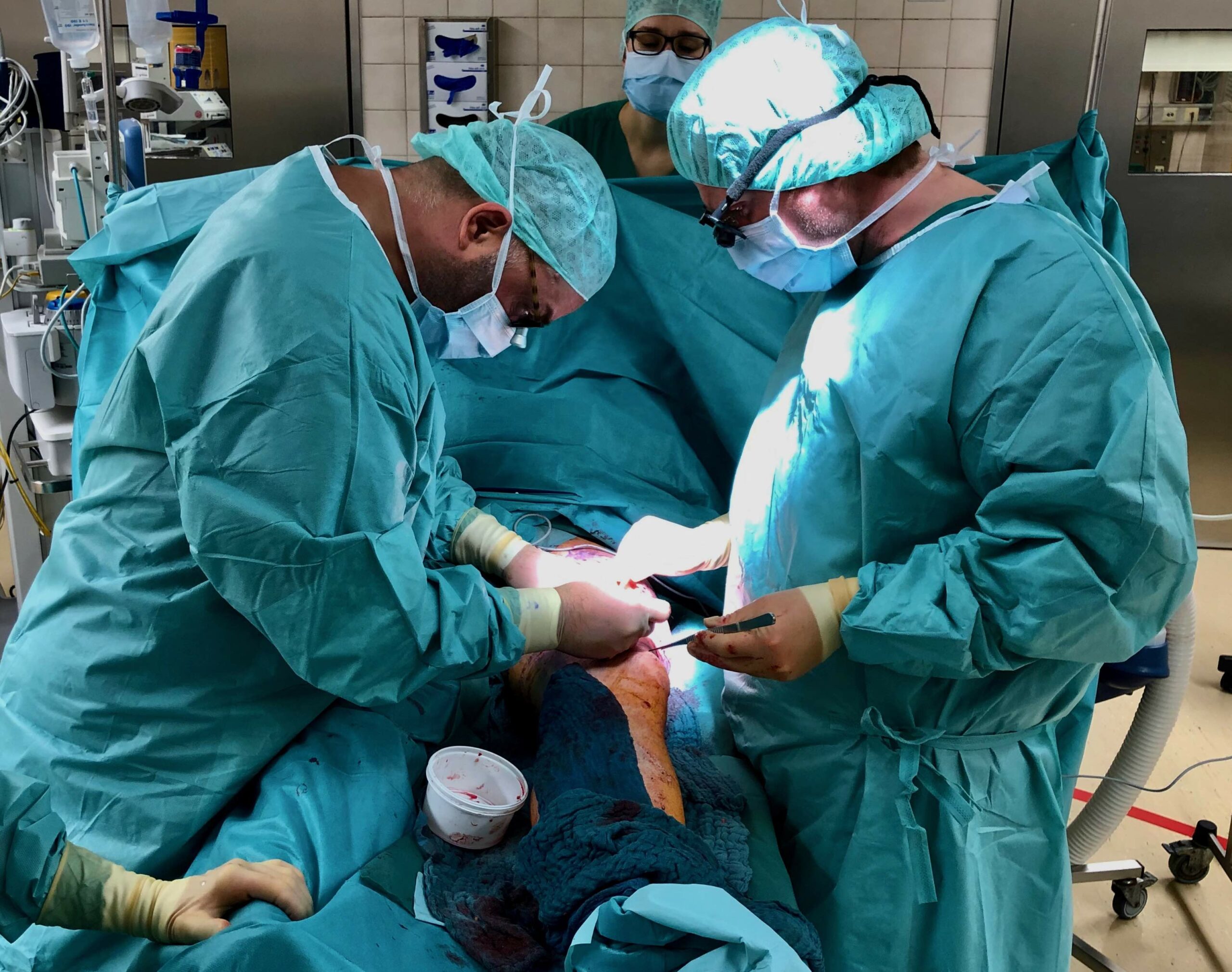
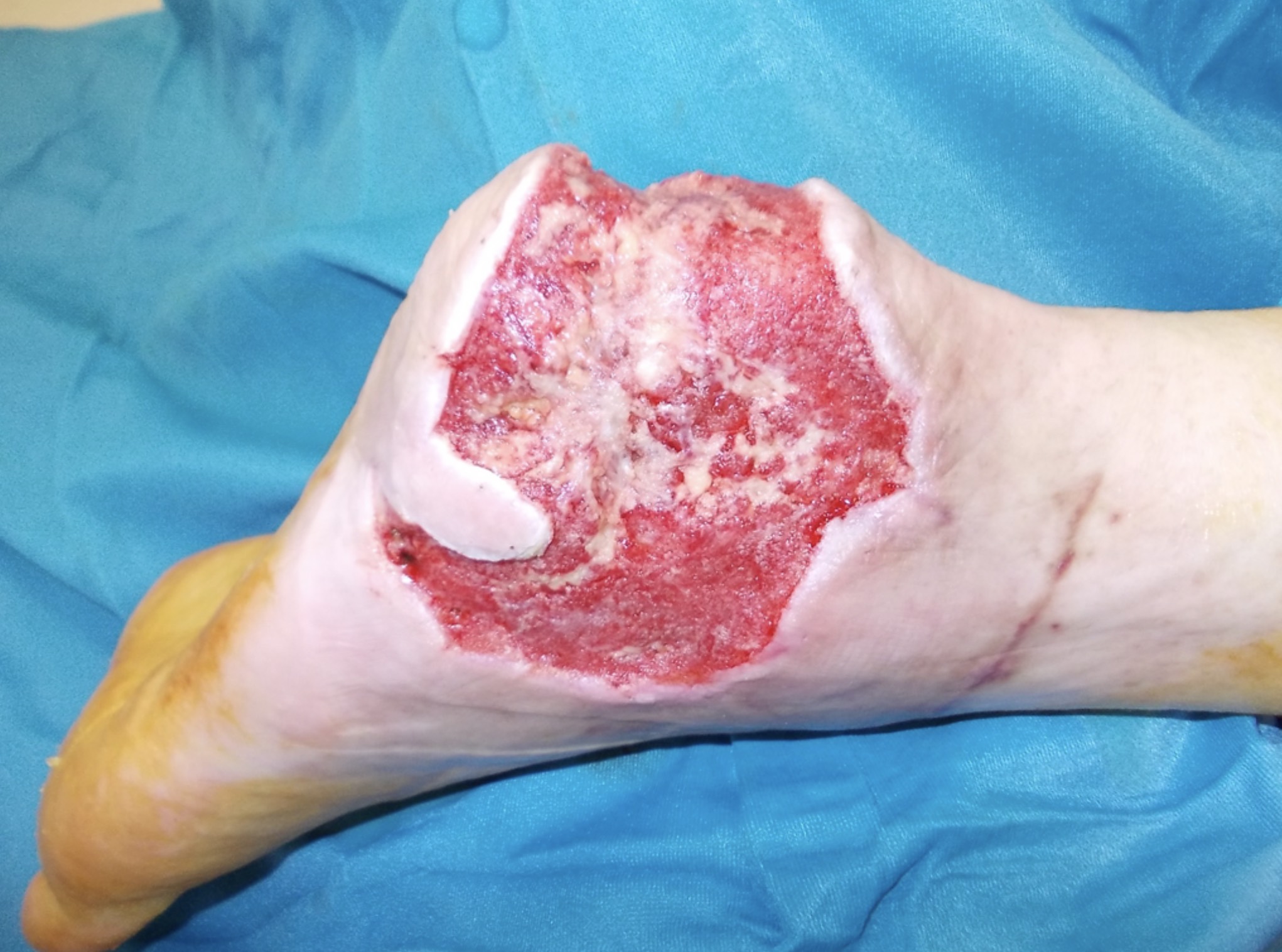
Bei akuten tiefen Wunden ersetzt das SkinDot Verfahren die Vollhaut durch Transplantation der 1-2 mm großen Vollhautinseln. Die SkinDot Technik eignet sich besonders bei akuten tiefen Wunden in kosmetisch sensiblen Wundlokalisationen wie Stirn, Gesicht, Dekollete und an den Händen.
Dabei können die millimeter großen Vollhautinseln ubiquitär gewonnen werden, die Entnahmestellen der Hautinseln sind so gut wie nicht sichtbar.
Im Stirn- und Gesichtsbereich können die 1-2 mm großen Hautinseln neben der Wunde oder kontralateral abgenommen werden. Diese Insel Entnahmetechnik bietet sich besonders bei akuten Wunden an den Wangen oder Ober- und Unterlidern an, da das kontralaterale Spenderareal die exakt gleiche Dermisdicke und Dermisstruktur aufweist.
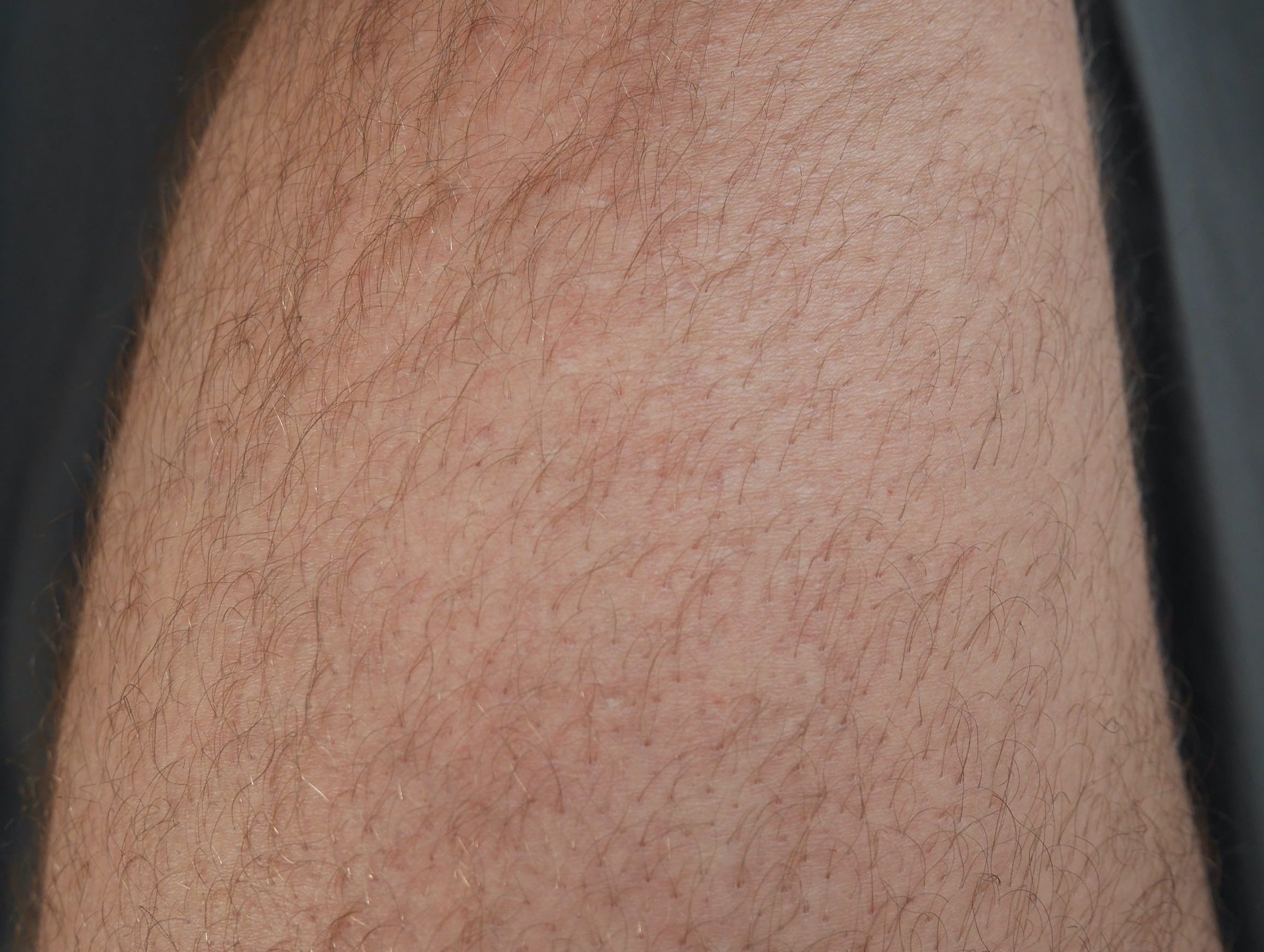
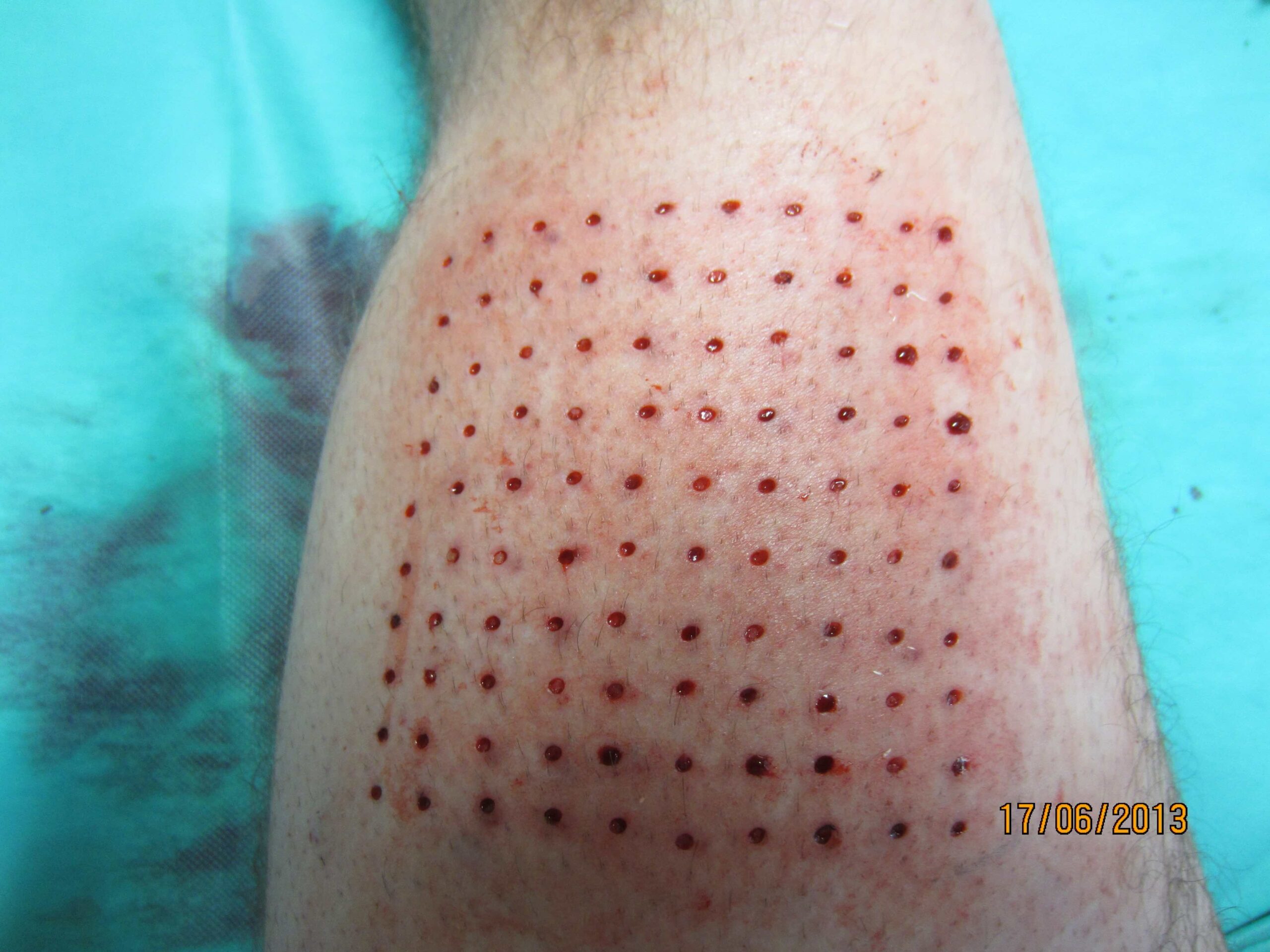
Das linke Foto zeigt das Spenderareal ein Jahr nach der Vollhaut Inselentnahme am linken Oberschenkel. Die Abnahmestellen der millimeter großen Hautinseln sind annähernd unsichtbar.
.
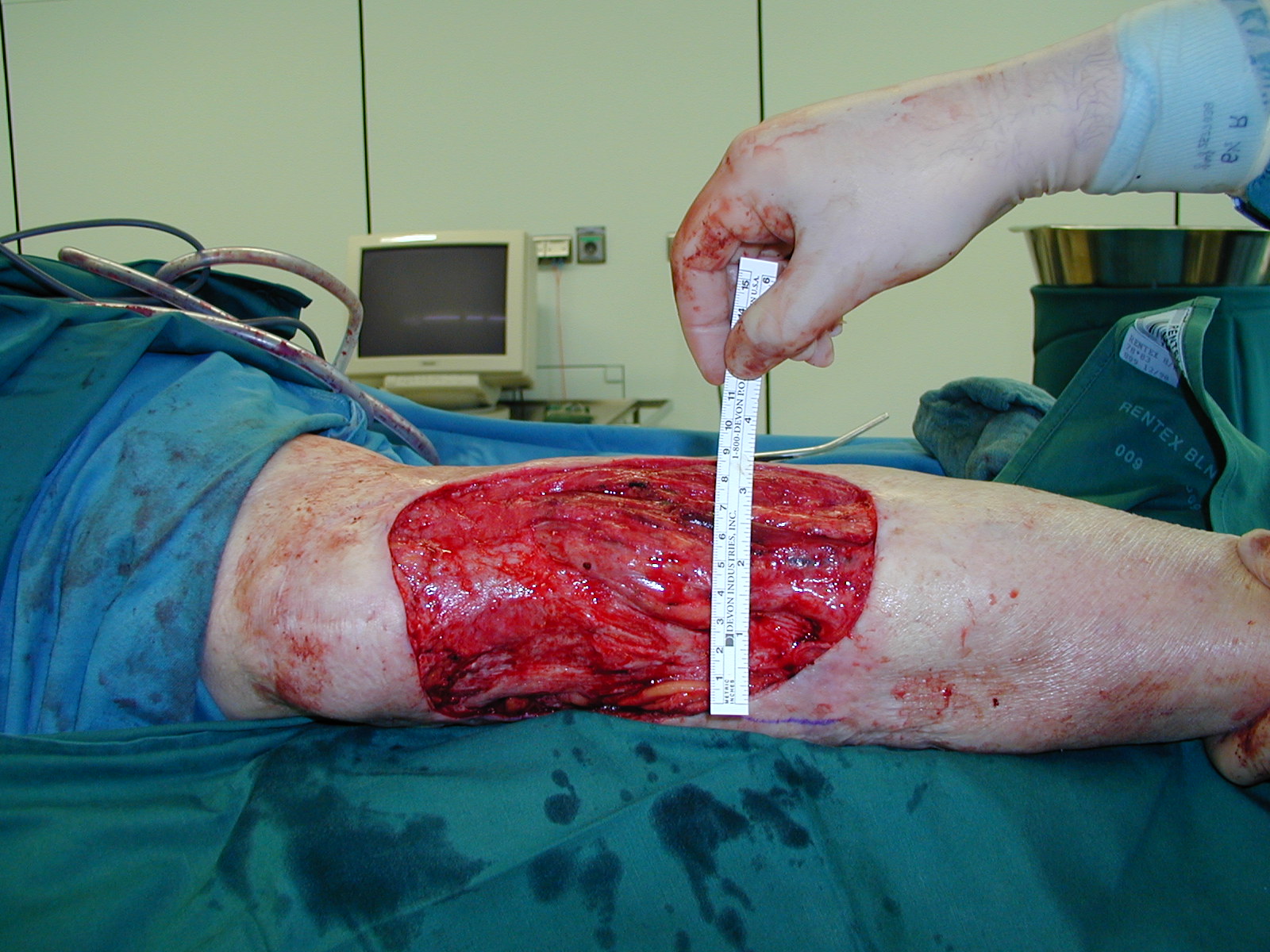
Indikation chronische Wunden
Die definitive und dauerhafte Deckung chronischer Wunden ist eine Herausforderungen für den behandelnden Chirurgen. Immer noch erfolgen unnötigerweise zu viele Amputationen, da chronische Wunden nicht erfolgreich therapiert werden. In der Mehrzahl der Fälle werden chronische Wunden durch dünnen Spalthauttransplantate gedeckt, so dass die Rezidivrate sehr hoch ist. Bei der chirurgischen Wundversorgung durch ein Spalthauttransplantat fehlt der dermale Anteil, so dass die chronische Wunde insbesondere in Belastungszonen rezidiviert.
Alternativ werden aufwendige lokale oder freie Lappenplastiken angewandt, dieses chirurgische Vorgehen ist allerdings oftmals durch einen reduzierten Allgemeinzustand und einen vorliegende Multimorbidität des Patienten limitiert.
Die neue, innovative chirurgische Therapie SkinDot steht als einfache und unaufwendige Alternative bei der Versorgung chronischer Wunden zur Verfügung. In einem einzeitigen operativen Eingriff werden Vollhautinseln einschließlich subkutaner Stammzellen transplantiert, die zu einem dauerhaften, belastungsresistenten Wundverschluss führen.
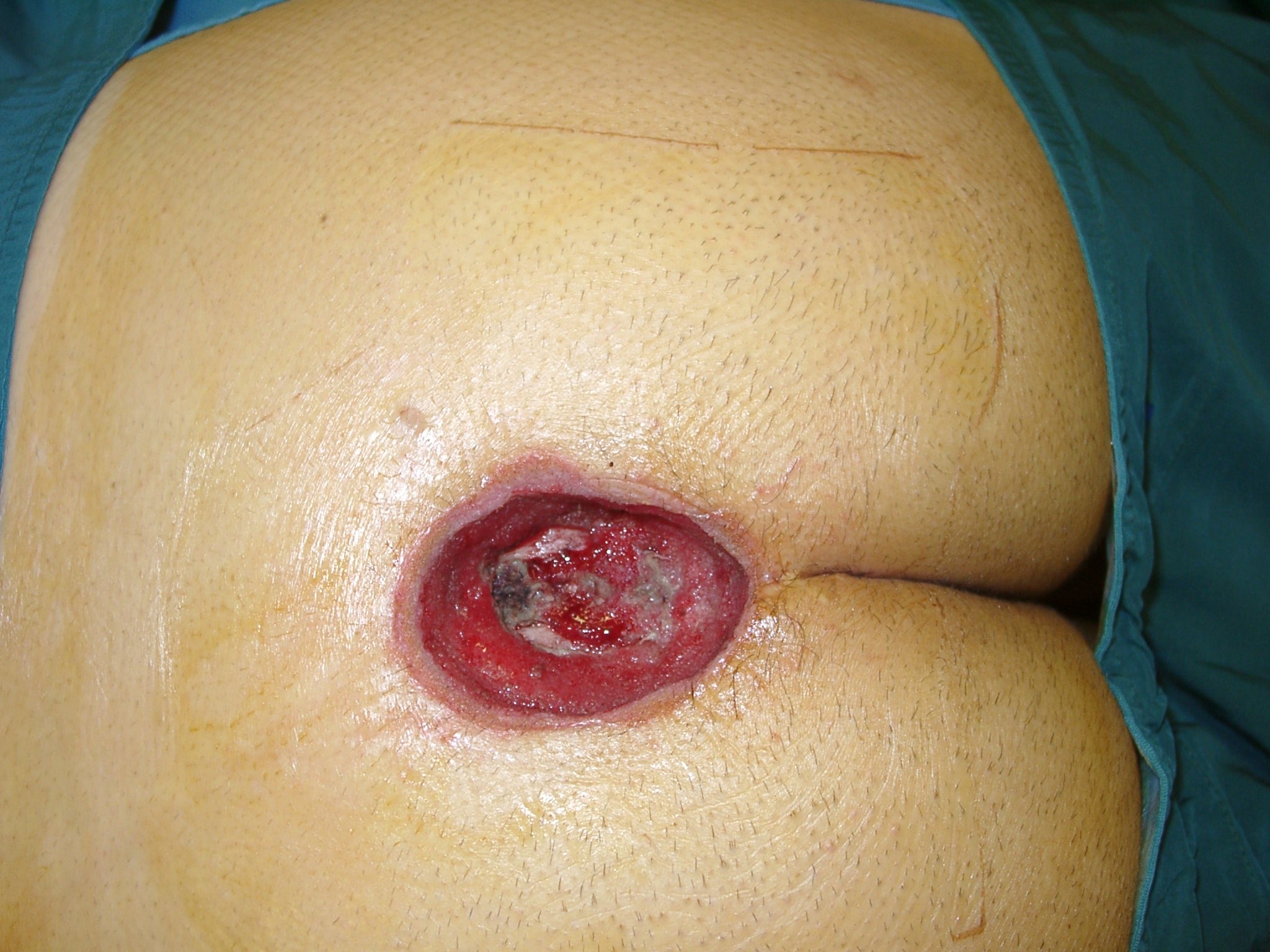
SkinDot Indikation Dekubitus
Die routinemäßige Dekubitus Versorgung erfolgt durch einfache, dünne Spalthauttransplantation. Da bei Spalthauttransplantaten der dermale Hautanteil fehlt, kommt es allerdings oft zu Rezidiven mit notwendigen Nachoperationen.
Bei der chirigischen Versorgung von Dekubiti mittels Spalthauttransplantation resultieren zudem häufig Restdefekte, die einen erneuten operativen Eingriff erfordern und so die stationäre Aufenthaltsdauer des Patienten unnötig erhöht.
Eine Vollhauttransplantation kann oftmals aufgrund des multimorbiden Gesamtzustands des Patienten nicht druchgeführt werden, da der operative Eingriff zu zeitaufwendig und risikoreich für den gesundheitlich vorbelasteten Patienten ist.
Als alternatives operatives chirurgisches Vorgehen eignet sich die SkinDot Hauttransplantation in der Dekubitus Versorgung, da durch die Entnahme der millimeter großen Vollhautinseln ein Vollhautäquivalent schnell und für den Patienten belastungsarm erreicht werden kann. Das Spenderareal, bestehend aus milimeter großen Hautentnahmestellen heilt schnell und komplikationslos ab, durch die Transplantation der Hautinseln mit dermalen Anteilen entsteht eine sichere und stabile Dekubitus Therapie.
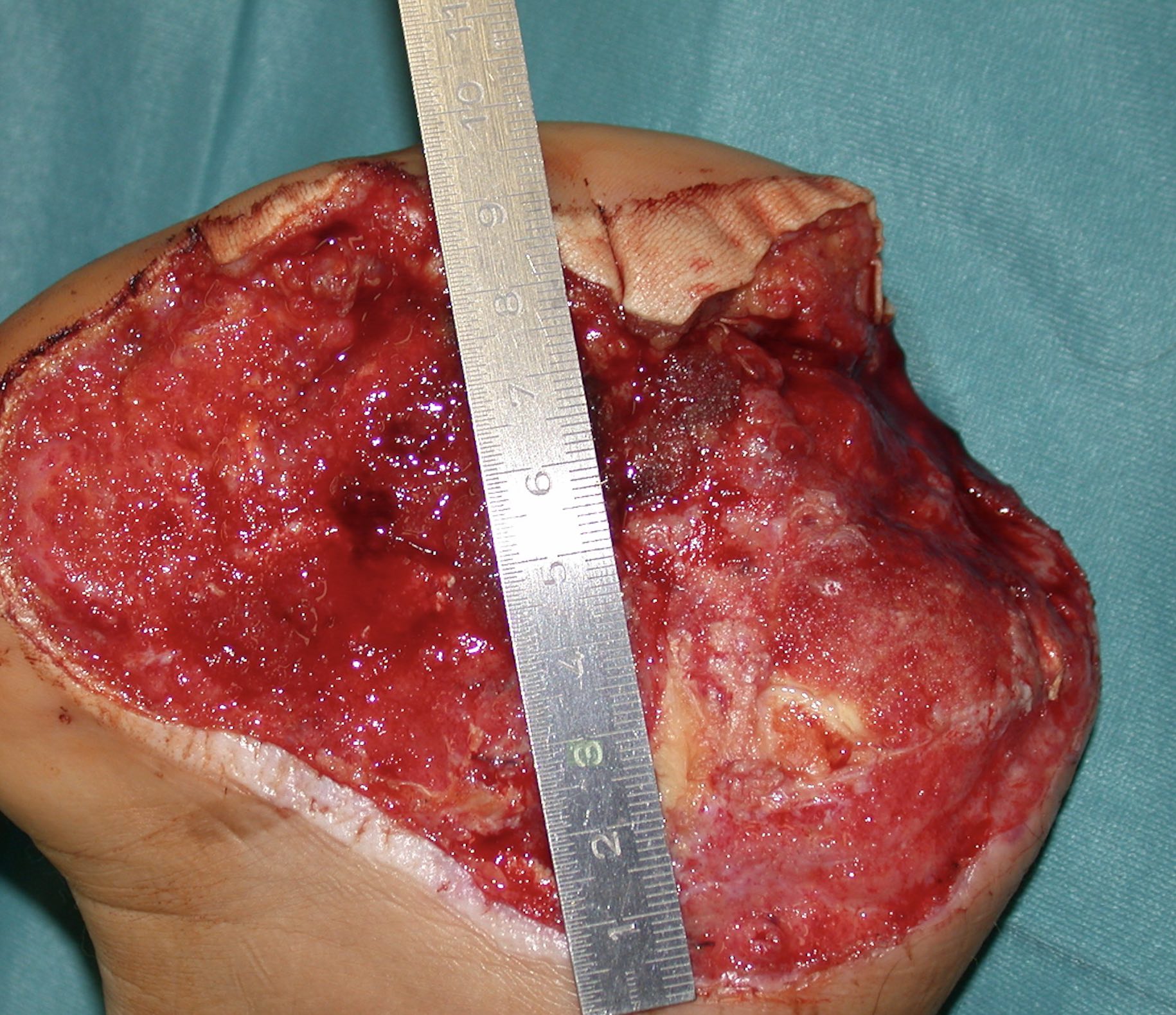
Indikation Amputationsstumpf
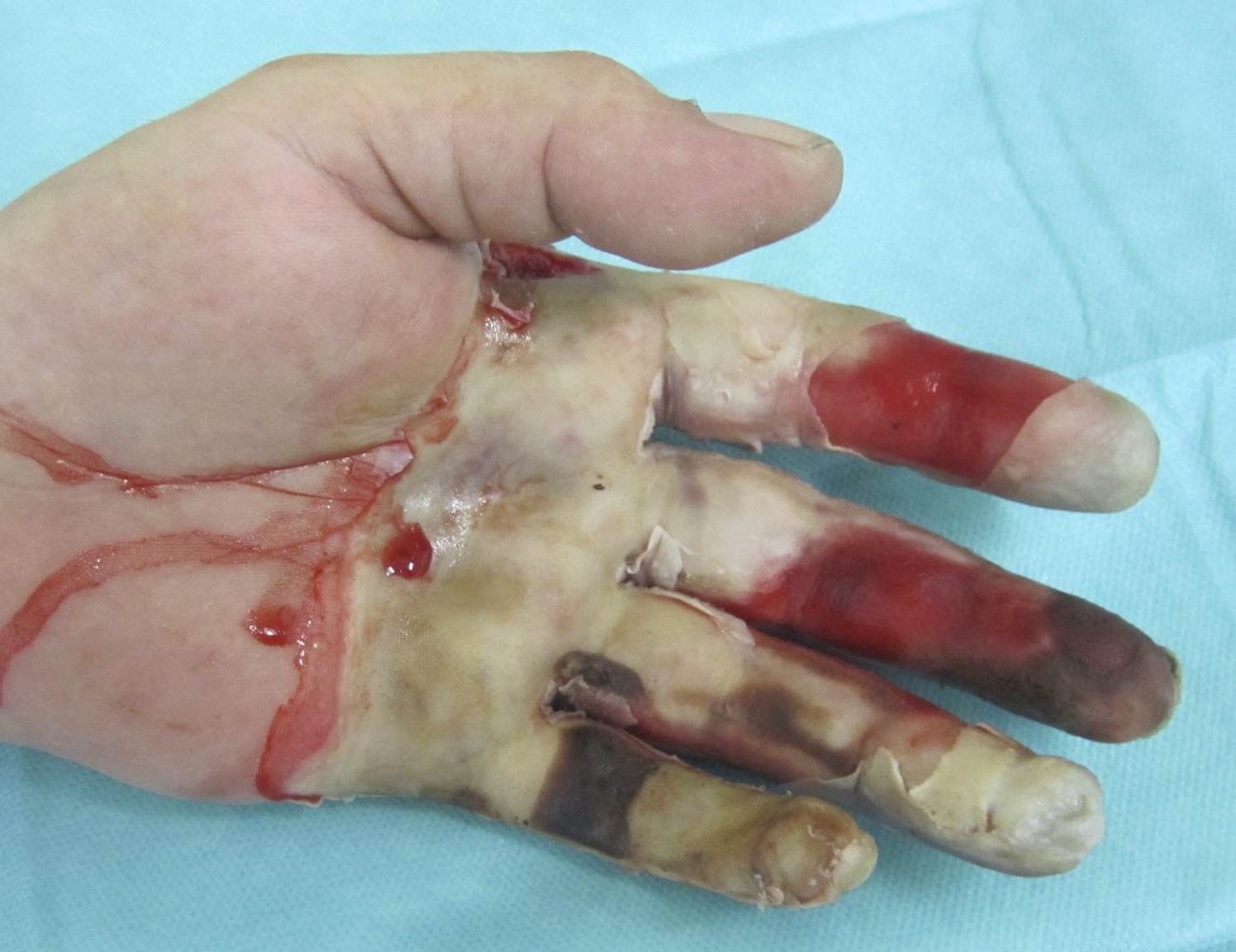
Die Wiederherstellung eines geeigneten Prothesenlagers spielt nach Amputationen in der Akutversorgung und rekonstruktiven Chirurgie eine wichtige Rolle. Die zusätzliche Verwendung von Hautersatzmaterialien erhöht die Wahrscheinlichkeit, dass ein stabiles Prothsenlager resultiert. Amputationen finden sich bei circa 15 % der Brandverletzten, vordergründig nach Flammenverletzung und Stromunfällen. Wegen der Schutz- und Abwehrfunktion in Gefahrensituationen mit Händen und Armen sowie verminderten Rekonstruktionsmöglichkeiten durch die spezifischen Weichteilstrukturen dominiert die obere Extremität mit über 55 % der Major Amputationen.
Amputierte Brandverletzte sind auf eine frühzeitige, suffiziente, die Narbenbildung und Weichteilverhältnisse berücksichtigende individuelle Prothesenversorgung zum Nachteilsausgleich angewiesen. Durch die Anwendung des SkinDot Vollhautäquivalents im Rahmen einer Amputation resultiert eine optimales Prothesenvorbereitung, da durch die dermalen Anteile eine stabile Prothesenauflage hergestellt wird. Auch bei rezidivierenden Weichteildefekten und instabilen Narben lauf der Prothesenauflagefläche lässt sich durch SkinDot signifikant verbessern.
Indikation Narbenkorrektur
Im Falle von hochgradigen thermischen Läsionen, ab Grad 2b, die tiefere retikuläre Dermisanteile betreffen, kommt es zu einer unvollständigen Regeneration des Gewebes. Das bedeutet, dass das ursprünglich spezialisierte Gewebe durch einfaches faserreiches und funktionell minderwertiges Narbengewebe ersetzt wird (restitutio cum defectum). So kommt es nach thermischen Läsionen meist zu einer großflächigen Narbenbildung, die funktionelle Einbußen, Schmerzen und für den Patienten kosmetisch nicht akzeptable Ergebnisse mit sich bringt und weitere Therapieschritte in Form der Narbenkorrektur erforderlich machen. Die Dauer der Wundheilung korreliert mit dem Auftreten von hypertrophen Narben. So weisen Hautwunden, die innerhalb von 21 Tagen nicht vollständig heilen eine Tendenz zur Narbenhypertrophie auf. Dabei unterscheidet man im Allgemeinen fibröse und sklerotische Narben. Letztere erscheinen sehr wulstig, hart und unelastisch und neigen im zeitlichen Verlauf zusätzlich zu Narben Schrumpfungen. Je nach Lokalisation und Größe der Narbe kommt es zu starken funktionellen Einbußen und Schmerzen. Die Narbentherapie sollte deshalb unbedingt frühzeitig, wenn möglich bereits präventiv, eingeleitet und konsequent über einen längeren Zeitraum durchgeführt werden. Es gibt eine Vielzahl von unterschiedlichen Behandlungsmethoden zur Therapie der verschiedenen Narbentypen. Neben klassischen konservativen Maßnahmen, wie Narbenmassagen, der Druck-, Kryo-, Strahlen- oder Lasertherapie, der Verwendung von Silikonfolien oder medikamentösen Therapieansätzen (zum Beispiel der Injektion von Glukokortikoiden), werden, außerdem plastisch-operative Techniken angewandt. Nach thermischen Läsionen treten zudem häufig wulstige, scharf begrenzte, hypertrophe Narben auf, bei denen es im Gegensatz zu den seltener auftretenden Keloiden zu einer spontanen Rückbildung kommen kann. Keloide haben im Gegensatz zu hypertrophen Narben nur ein geringes Rückbildungsvermögen aufweisen. Ihr Wachstum verläuft kontinuierlich über die Wundränder hinaus. So führen sie zu starken kosmetischen und funktionellen Beeinträchtigungen, erzeugen einen quälenden Pruritus, brennen und vermindern die allgemeine Lebensqualität des Patienten.
Wollen Sie das SkinDot Verfahren Ihren Patienten anbieten? Kontaktieren Sie uns. Wir unterstützen Sie kollegialiter durch eine gemeinsame OP-Planung und OP-Durchführung.
Wir freuen uns auf Ihre Nachricht!